科の紹介
腎臓は、私たちの体を維持するためにとても大切な働きをしている肝腎要の臓器です。腎臓病は症状が現れにくいため、早期発見、早期治療が重要です。検尿異常を指摘された方、腎臓が悪いと言われた方、無症状でもぜひご相談ください。
腎臓は、腰よりやや高い位置に、左右1つずつ存在します。腎臓では、老廃物を含んだ血液を濾過して尿を作っています。その濾過の役割を担っているのが糸球体で、1つの腎臓に約100万個程度存在しています。糸球体で濾過された尿の元(原尿)は、その後体内の状況に応じて水分量や電解質などが調節され、最終的に不要な老廃物や水分、電解質などが尿として排泄されます。つまり腎臓は、私たちの体を常に正常かつ同じ状態に保つために非常に重要な働きをしています。
腎臓病は原因、症状の有無、腎不全への進行速度も症例によって様々です。腎臓だけの病気もあれば、全身疾患の一症状として腎臓病が起こることもあります。また腎臓病から全身疾患が見つかる場合もあります。そのため原因をしっかり検索し,病状に合わせた治療法を検討する必要があります。私たちは、腎臓病の初期から末期まで,それぞれのステージや個々の症例に合わせて患者さん一人ひとりに適した医療を提供します。
主な対象疾患
糸球体腎炎・ネフローゼ症候群
糸球体に異常が起こると、血液を濾過する時に本来なら尿には漏れてこない血中の赤血球や蛋白が、老廃物と一緒に尿中に漏れてしまいます。それが血尿・蛋白尿であり、糸球体腎炎でよく見られます。糸球体腎炎は血尿・蛋白尿の量がよほど多くない限り自覚症状はありませんが、放置すれば将来腎不全に至る可能性があります。蛋白尿が非常に多い場合はネフローゼ症候群の状態となり、むくみの症状が出現します。
糸球体腎炎・ネフローゼ症候群は治療が必要ですが、治療方法を決定するためには診断が必要です。診断のために可能な限り腎生検を行います。当院でも5泊6日の入院で腎生検を行っています。生検後は病理学的に詳しく解析して診断し、今後の治療方針を決定します。尿潜血や尿蛋白は「腎臓のなみだ」です。健診やかかりつけ医で「尿潜血、尿蛋白を認める」と言われた方は、症状がなくてもぜひご相談ください。
慢性腎臓病(CKD)
何らかの腎臓の障害が慢性的に続く状態を慢性腎臓病(CKD;Chronic Kidney Disease)と言います。糖尿病に伴う腎臓病の増加や高齢化により、CKDの数は増加しており、わが国では2000万人(成人の5人に1人)がCKDと言われています。CKDは進行すると末期腎不全に至り腎代替療法(血液透析、腹膜透析、腎移植)が必要となります。またCKDでは心血管疾患の合併が多いことも問題となります。
腎臓の機能は一度慢性的な障害を負うと、大きな回復は難しく「腎臓を治す」ことはできません。そのため、できる限り進行を遅らせて、長く機能を維持することが治療の目標になります。食事療法や血圧などの薬物療法が治療の中心となりますが、CKDの原因や増悪因子は症例によって異なり、ステージや年齢によって個々の患者さんに合わせた治療選択が必要です。地域のかかりつけ医の先生方と連携し、症状や状態に応じた治療方針をご提案します。
ご希望の方には、1週間のCKD検査教育入院に入っていただくことも可能です。入院後はもちろん、入院が難しい患者さんには外来で看護師や栄養士による指導を受けていただくことが可能です。CKDは進行するまで症状がないことも多いですが、早期治療が重要です。ぜひご相談ください。
腎代替療法
慢性腎臓病の治療を行っても、残念ながら末期腎不全に至る場合があります。末期腎不全に対する腎代替療法として、血液透析、腹膜透析、腎移植から治療を選択することになります。それぞれの治療には長所と短所があり、将来的に末期腎不全に至ると考えられる患者さんには血液透析、腹膜透析、腎移植の理解を深めていただき、病状やライフスタイルに合わせた治療法を患者さんやご家族と共同して決定します。「透析」と聞いてもすぐに受け入れられない患者さんも多く、それは当然のことです。しかし末期腎不全であっても、その後の人生をこれまでどおり豊かに生きていただきたいという思いで、私たちは新しいステージへの一歩をお手伝いします。血液透析は当院でも導入可能で、腹膜透析や腎移植については京都府立医科大学附属病院と連携しています。
当院では維持血液透析は行っていないため、血液透析導入後安定すれば、お近くの透析施設に紹介しております。もし維持透析患者さんが各種疾患で当院に入院される際には、当院で安心して透析を受けていただくことが可能です。
その他
緊急対応が必要な急性腎障害や電解質異常、多発性嚢胞腎に対するトルバプタン治療など幅広く診療を行っています。どんなことでもお気軽にご相談ください。
透析予防診療チーム(通称:CKDチーム)
腎臓内科医師、外来看護師、病棟看護師、管理栄養士、病棟薬剤師で多職種のチームを結成しました。メンバーのうち3名が腎臓病療養指導士の資格を取得しています。チームでは、入院や外来のCKD患者さんの情報を共有したうえで指導・療養の方針を検討したり、職種間でそれぞれの専門知識を学んだりしています。これまで糖尿病性腎症によるCKD患者さんは外来で透析予防の指導を受けていただくことができましたが、現在は糖尿病以外の患者さんにも適応があれば外来で栄養士・看護師による透析予防の指導を受けていただくことが可能になりました。普段はかかりつけの先生に診ていただきながら、数ヶ月に1回当院を受診して治療内容を見直したり指導を受けていただいている方も多くいらっしゃいます。ぜひ当院にCKD患者さんをご紹介ください。
スタッフ紹介
透析医療
日本腎臓学会 腎臓専門医・指導医
日本透析医学会 透析専門医・指導医
日本腎代替療法医療専門職推進協会 腎代替療法専門指導士
透析医療
日本腎臓学会 腎臓専門医・指導医
日本透析医学会 透析専門医
日本腹膜透析医学会 認定医
透析医療
日本腎臓学会 腎臓専門医・指導医
日本透析医学会 透析専門医
外来診療担当医表
| 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | |
|---|---|---|---|---|---|
| AM | 担当医 | 上原 | 塩津 | 担当医(新患) | |
| PM | 仲井 | 上原 | 塩津 | 仲井 |
診療実績
| 2022年度 | 2023年度 | 2024年度 | |
|---|---|---|---|
| 腎生検 | 35例 | 37例 | 42例 |
| 血液透析導入 | 39例 | 44例 | 34例 |
| 血漿交換 | 5回 | 30回 | 37回 |
| GCAP | 75回 | 74回 | 69回 |
医療関係者の方へ
京都第二赤十字病院腎臓内科では、病病・病診連携に力をいれています。
検尿異常のある患者さん、慢性腎臓病の患者さんを、ぜひ第二日赤にご紹介ください!
患者さんのご紹介について
患者さんをご紹介いただく際は、お手数ですが紹介状のご協力をお願いします。
腎臓内科紹介フローチャート
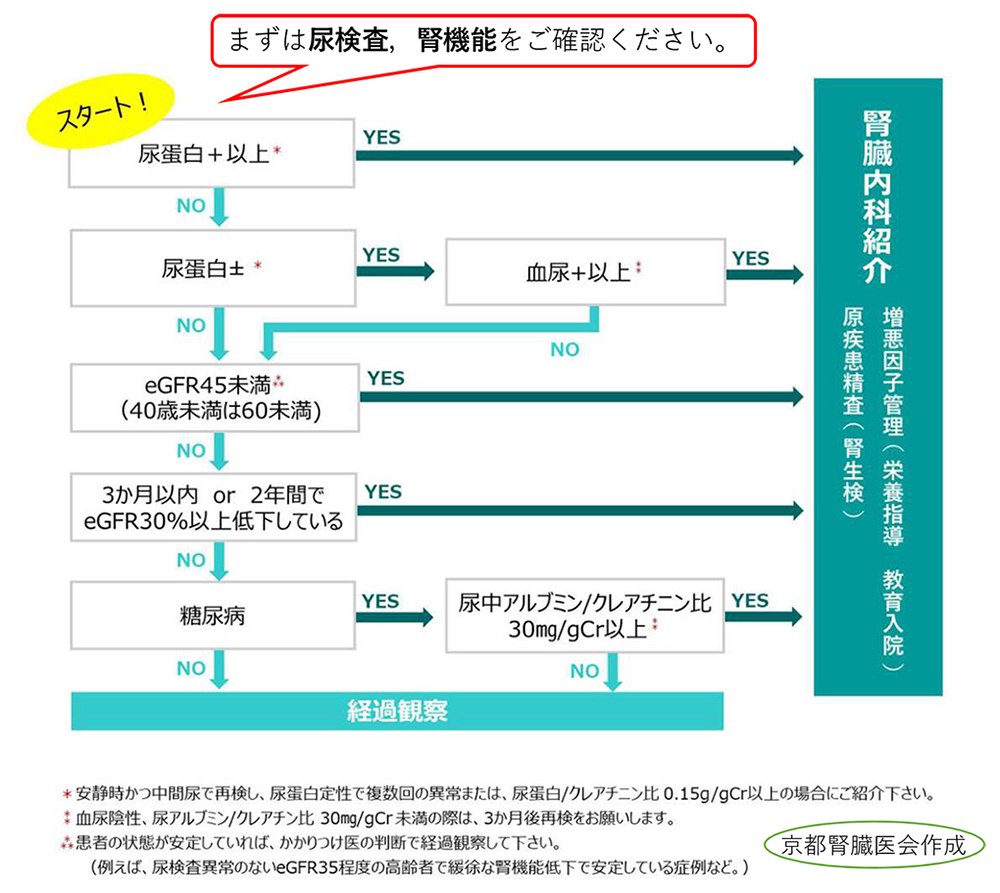
- 上記フローチャートは、あくまでも目安です。
- 該当しなくても、急性腎障害や電解質異常、CKDの血圧・体液管理など、ご不安なことがあればなんでもお気軽にご紹介ください。
腎臓内科外来
| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| AM | ● | ● | ● | ● | |
| PM | ● | ● | ● | ● |
- 上記日程に関わらず、緊急の場合にはいつでもご紹介ください。
- 京都腎臓医会HPで、かかりつけの先生方にお使いいただける情報提供書をダウンロードすることができます。必要時ご活用ください。
詳しくは、京都腎臓医会HPをご覧ください。(その他各医院・病院様でご使用の自由な形式の情報提供書でご紹介ください。)


