科の紹介
当科では以下の3つを診療の柱に据え、消化器疾患全般にわたり専門的な診療を行っています。
- 適正な画像診断による疾患の早期発見
- 積極的な低侵襲治療の提供
- 主にがん・肝疾患・炎症性腸疾患の適正な薬物治療および支持療法
これらを実践することで地域から信頼される消化器内科を目指しています。
当科では内視鏡診断や治療は勿論のこと、X線造影検査、血管造影、腹部超音波検査など消化器疾患の診療に必要な検査全般に対応しています。また当院は救命救急センターも併設しており、救急疾患にも24時間オンコール体制で対応しています。さらに、外科・腫瘍内科・病理診断科・放射線治療科と合同カンファレンスを開催し、治療方針の検討を定期的に行っています。
臨床研究や日々の診療から得られた知見は国内外での学会発表や論文として積極的に発信しています。また、以前より若手医師の育成に力を入れていることも当科の特徴の一つです。学閥を問わず広く人材を募集しています。
専⾨医制度と連携したデータベース事業について
当科は一部の疾患でNCD登録事業に参加しています。
診療内容・特徴
消化器疾患は日常生活の中で多くの方が経験する身近な病気です。消化性潰瘍の出血や食道静脈瘤の破裂、急性膵炎、急性胆管炎など早急な対応が必要となる病気がある一方で、消化管・肝臓・膵胆道などに発生する小さながんを慎重かつ正確に診断・治療することも重要です。また、炎症性腸疾患のように長期間にわたって経過をみていく病気も含まれます。消化器内科ではこれら幅広い消化器疾患の診療を行っています。
夜間・休日を含めた緊急時に備えてオンコール体制を整えており、必要に応じて緊急内視鏡治療に対応しています。近年、内視鏡を用いた治療は進歩しており、早期がんに対する内視鏡治療や胆管結石に対する内視鏡的治療など、以前は手術が必要とされていた病気でも内視鏡による治療が選択されることが多くなっています。そのため、日々の診療においては経験を積み重ねながら一つひとつの検査や治療を丁寧に行うことを心がけています。
主な対象疾患
食道や胃の早期がんに対する内視鏡治療
食道や胃の早期がんに対する内視鏡治療は、がんが発生した消化管の表層のみを切除する治療法です。現在主に行われている内視鏡治療が、内視鏡的粘膜下層剥離術(ESD)です。
ESDでは、比較的大きな病変でも内視鏡的に切除することが可能です。ESDを行う際には、まず電気メスを用いて病変の周囲に目印を付けます(図)。次に、粘膜下層(病変の裏側)に薬液を注入して病変を浮かせた後、目印を含めて病変の周囲を電気メスで切開します。その後、粘膜下層を切り進めながら病変を切除していきます。切除した病変は回収し、病理検査を行います。病理検査の結果によっては、外科手術などの追加治療を検討する場合があります。
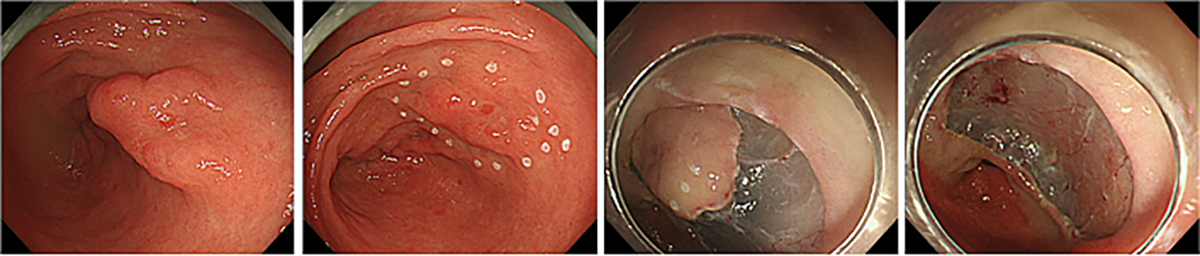
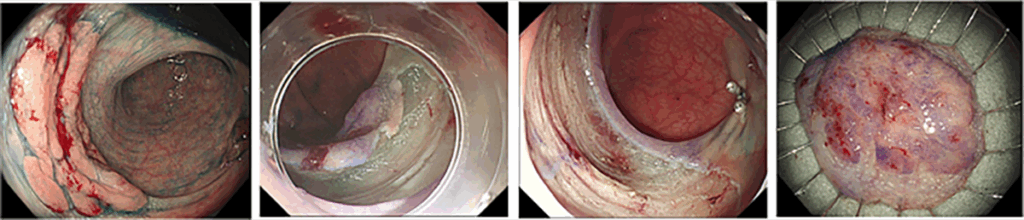
大腸腫瘍(ポリープ・早期がん)に対する内視鏡治療
がんになる前の大腸ポリープを内視鏡で取ることで、将来的に大腸がんにかかることを予防できるといわれています。当院では、がんになる前の小さなポリープは、外来での内視鏡検査の際に積極的に取り除いています。これらの小さなポリープに対してはコールドスネアポリペクトミーと呼ばれる方法を主に用いています(図1)。コールドスネアポリペクトミーはスネアを用いて電気を流さずにポリープを切除する方法で、出血や穿孔のリスクが比較的低いとされており安全性に配慮して実施しています。
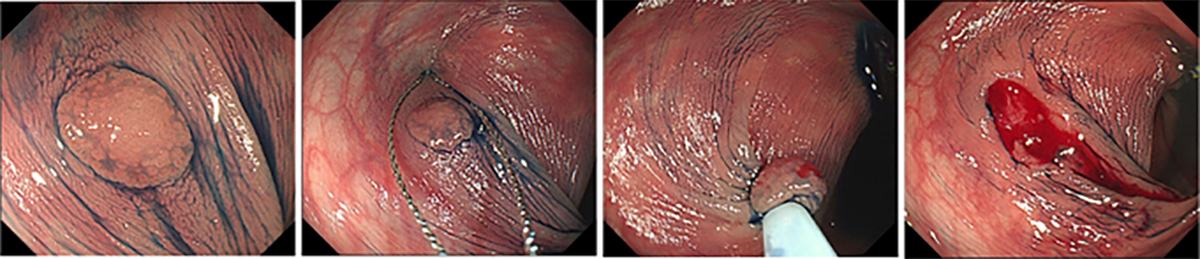
また、比較的大きなポリープや早期がんに対しては、短期入院のうえで内視鏡治療を行っています。一般的には、投げ輪状の電気メス(スネア)を用いて切除する内視鏡的粘膜切除術(EMR)が行われており(図2)、近年では病変を水中に浮かせて切除するUnderwater EMRも選択されるようになっています(図3)。
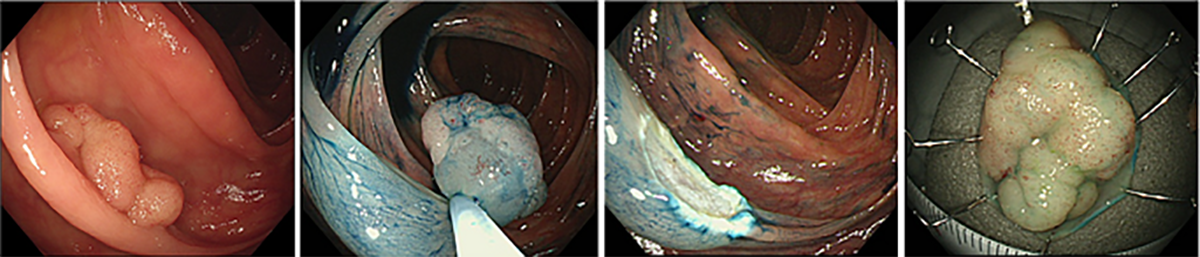
一方で、腫瘍が大きい場合でEMRやUnderwater EMRでは一括切除が難しい場合には、大腸粘膜下層剥離術(ESD)を行います。ESDでは専用の器具を用いて病変の周囲を切開し粘膜下層を剥離しながら切除することで、大きな腫瘍であっても一括切除が可能です(図4)。
切除した組織は回収し、病理検査を行います。病理検査では、腫瘍の深さや切除断端の状態、脈管侵襲の有無などを確認し、治療が内視鏡で完結できているかを評価します。さらに当科では病理診断科と連携し、切除標本について病理カンファレンスで丁寧に検討しています。
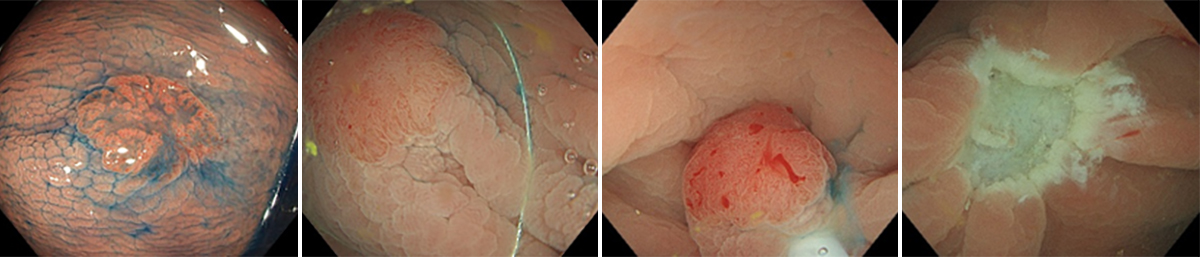
胆道(胆のう・胆管)や膵臓に対する内視鏡治療
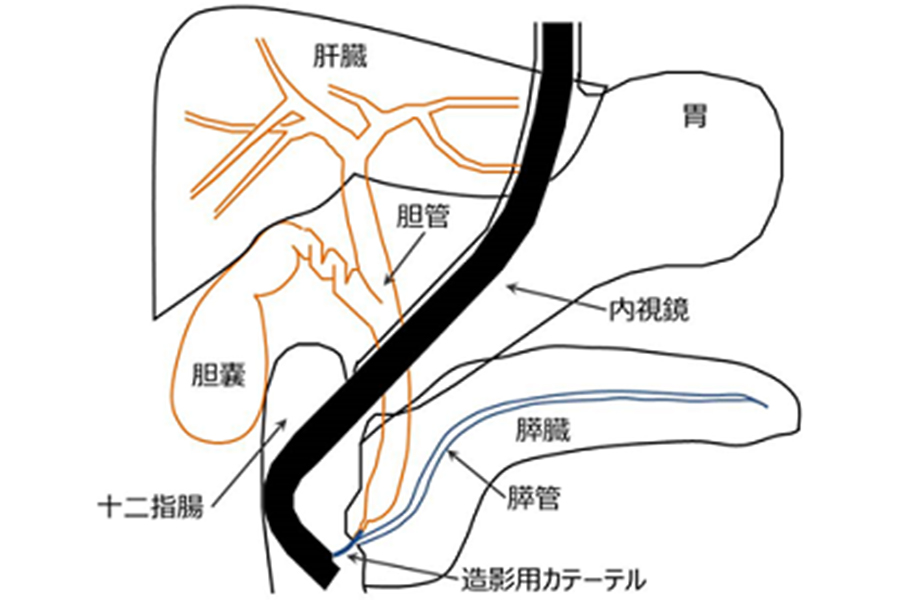
内視鏡的逆行性胆道膵管造影(ERCP)は、内視鏡を口から入れて十二指腸まで進め、胆管や膵管にカテーテルを挿入して造影剤を注入し、胆道・膵管のレントゲン撮影を行う検査です(図1)。
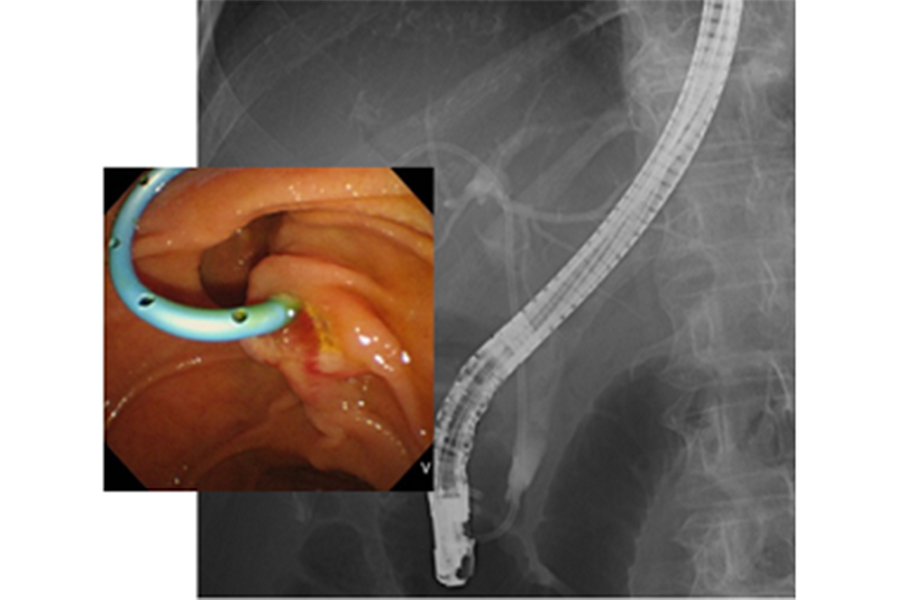
これにより結石や腫瘍といった胆管や胆嚢、膵管の異常を詳しく調べることができます。近年では画像診断の進歩により、超音波検査やCT、MRIでも胆道や膵管の情報が得られるようになってきていますが、悪性の病気が疑われた場合にはERCP実施時に胆道や膵管の細胞や組織を採取して病理検査を行うことがあります。また、胆管・膵管の狭窄に対してプラスチックや金属のステント(筒状のもの)を挿入して、胆汁や膵液の流出障害を改善させる治療を行うことがあるほか(図2)、胆管結石や膵石に対しては内視鏡で取り除く治療も行うことができます(図3)。このようにERCPは胆膵領域の診断、治療に重要な役割を担っています。
超音波内視鏡(EUS)
体外式超音波検査(US)は、体への負担が少なく、体表から体内の臓器を観察できる点で非常に有用ですが、超音波には、『空気の向こう側、つまり空気・ガスの入った消化管の向こう側が見えない』という弱点があります。
超音波内視鏡(EUS)とは、超音波装置の付いた内視鏡のことであり、“胃カメラ”と同じように口から内視鏡を挿入し、消化管の中から超音波検査を行うことで、空気の影響が少ない状態で、対象臓器・病変の近くで観察することが可能となります。そのため、体外式超音波(US)では十分な観察が難しい胆管や膵臓、通常の内視鏡では詳細がわからない消化管粘膜下病変の詳細な観察が可能であり、それらの臓器や病変に対する精密検査として行います。EUSは、小さな膵癌の描出に有効であり、今後ますます、その役割が重要になってくると考えます。
超音波内視鏡ガイド下穿刺(EUS-FNA)
超音波内視鏡(EUS)は、画像検査です。画像検査のみでも、ある程度の診断は可能ですが、確定診断のためには、細胞や組織を採取して、顕微鏡で診断すること(病理検査)が必要な場合があります。通常の内視鏡では、消化管の表面(粘膜)の組織採取は可能ですが、粘膜下病変や、消化管壁外の組織採取は不可能です。そのような病変に対しても、EUSで観察しながら、針で穿刺し、安全に組織を採取することが可能となってきており(超音波内視鏡ガイド下穿刺:EUS-FNA)、消化管粘膜下腫瘍や、膵臓疾患、腹腔内腫瘍、リンパ節などに対する診断が可能となってきております。外科的な開腹(または腹腔鏡)での組織採取と比べ、身体への負担軽減が期待されます。

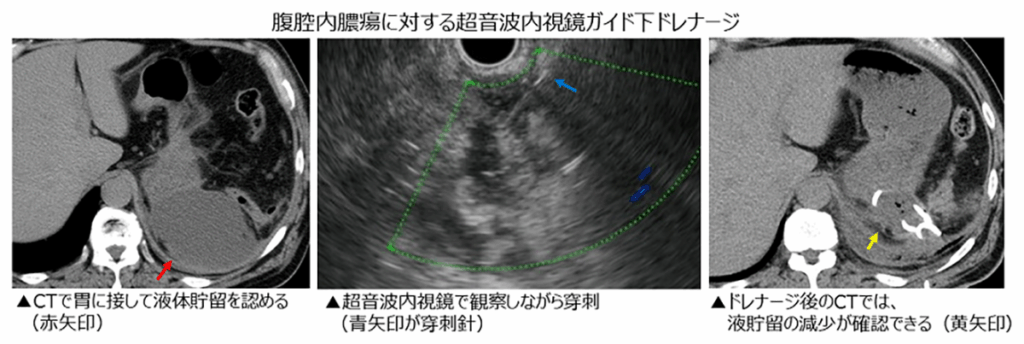
超音波内視鏡ガイド下ドレナージ
前述のEUS-FNAの方法を用いることで、以前では外科的な開腹(または腹腔鏡)で治療を行うことが多かった、腹腔内にたまった液体や膿に対しても、体への負担が比較的少なく治療を行うことが可能となってきております(超音波内視鏡ガイド下ドレナージ)。
具体的には、
- 急性膵炎後の膵仮性嚢胞や被包化膵壊死(膵臓の炎症によって、膵臓周囲に液体や膿、壊死したものがたまった状態)
- 腹腔内膿瘍(おなかの中に膿がたまった状態)
などに対して超音波内視鏡ガイド下ドレナージでの治療が可能となってきております。
閉塞性黄疸(胆管や膵臓の疾患により、胆汁の流れが悪くなった状態)に対する治療として、超音波内視鏡ガイド下ドレナージを行うこともあります。閉塞性黄疸に対する治療としては、ERCP(上記参照)でのドレナージが第一選択として行われますが、時にはERCPが不可能な場合があります。その場合、一般的には、経皮経肝的胆道ドレナージ(PTBD)という方法が行われることが多いのですが、この方法の欠点として、体の外にチューブがつながり、排液をためるボトルも必要になるため、日常生活に支障をきたすことが挙げられます。超音波内視鏡ガイド下での胆道ドレナージは、PTBDに比べて新しい方法で、生活への影響が少ない方法です。
膵癌の早期診断への取り組み
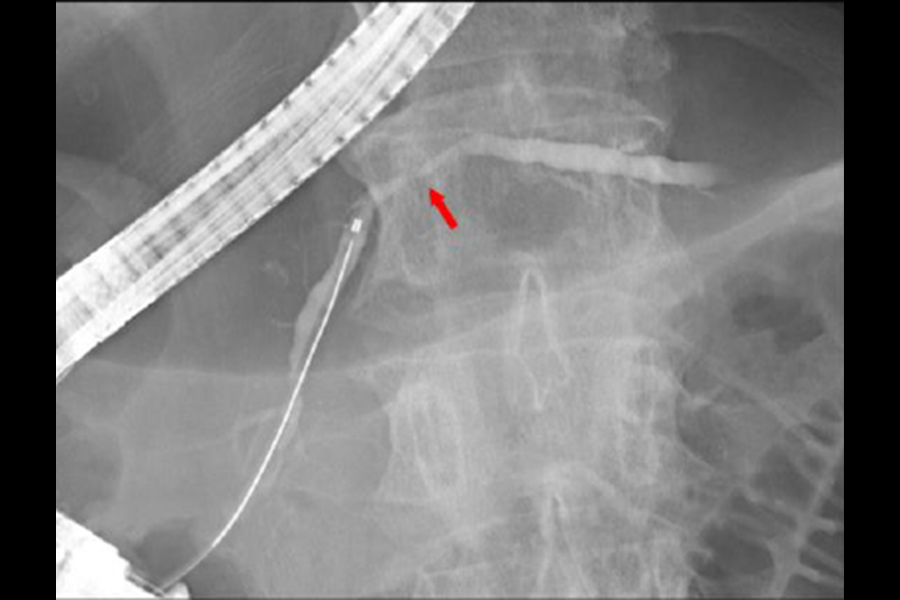
膵癌は、他の癌と比べると予後が不良で、少しでも早期に診断することが必要です。近年の画像検査の進歩により、健診や他疾患に対する検査などで、偶然に“膵のう胞”が発見されることが多くなっています。膵のう胞は膵癌の危険因子の一つとされており、当科では、このようにして発見された膵のう胞を契機として、膵癌の早期診断に積極的に取り組んでいます。
膵のう胞がみつかったら
偶然に発見された膵のう胞の中で最も多いのが、分枝型の膵管内乳頭粘液性腫瘍(IPMN)という腫瘍です。分枝型IPMNは、それ自体が癌化する、“IPMN由来の膵癌”の危険があるだけでなく、“通常型の膵癌”の危険因子でもあると報告されております。また、IPMNは多発することも多いと言われています。ですので、膵のう胞が偶然に見つかった場合は、まずは分枝型IPMNの可能性を考えて、のう胞が多発していないかどうか、膵癌がないかどうかを、膵臓全体を観察することのできる検査でチェックする必要があります。
超音波内視鏡(EUS)は、胃や十二指腸の中から超音波を用いて、膵臓全体を詳細に観察することのできる検査です。我々は、膵のう胞が初めて見つかった際には、
- のう胞の詳細な評価(IPMNと他の膵のう胞性病変との鑑別、のう胞の悪性所見の有無)
- IPMNに併存することのある通常型膵癌の有無のチェック
を目的として、原則としてすべての症例にEUSを行っております。
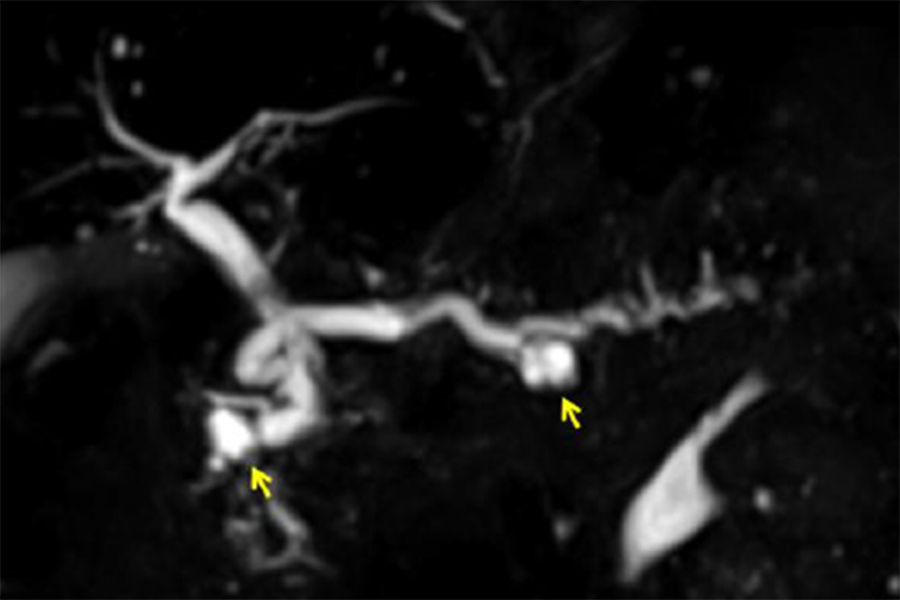
写真は、膵のう胞(黄色矢印)を初めて指摘されてEUSを行い、膵癌(赤矢印)を診断した症例です。
膵癌を疑う所見がみつかったら
以上の検査などで膵癌を疑う所見(膵腫瘤、限局性の主膵管狭窄、限局性の膵実質萎縮、IPMN 壁肥厚など)が見つかった場合は、病理学的な診断を得る必要があります。特に、薬物療法の治療薬選択を含めた治療方針決定のためには、治療前に病理学的診断を得ることは極めて重要です。
EUS で“腫瘤”(かたまり)として描出される場合は、EUS下に腫瘤を穿刺して細胞や組織を採取し、病理診断を行います(EUS-TA)。 当科では、病理部と連携し、内視鏡検査室での迅速細胞診で検体が十分に採取できているかどうかを確認しております。
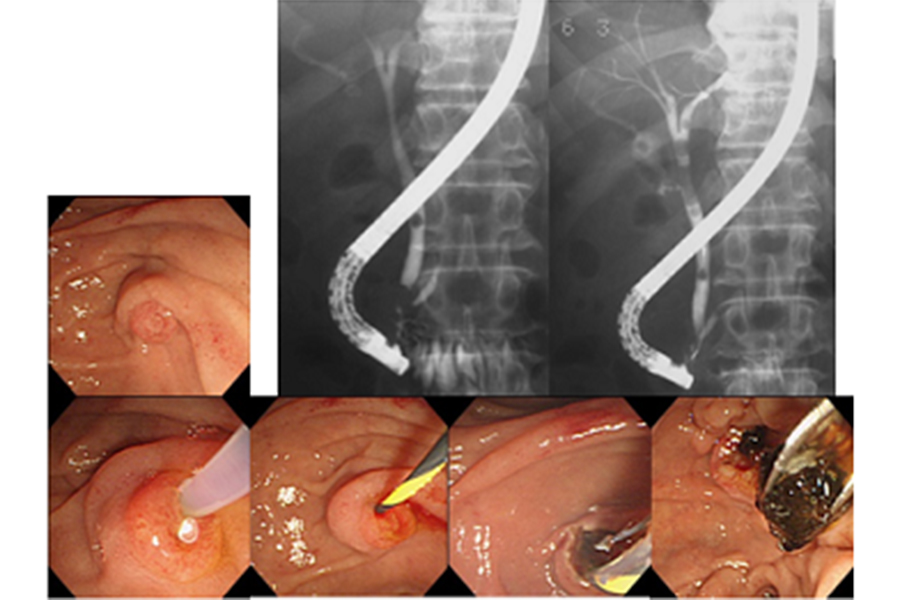
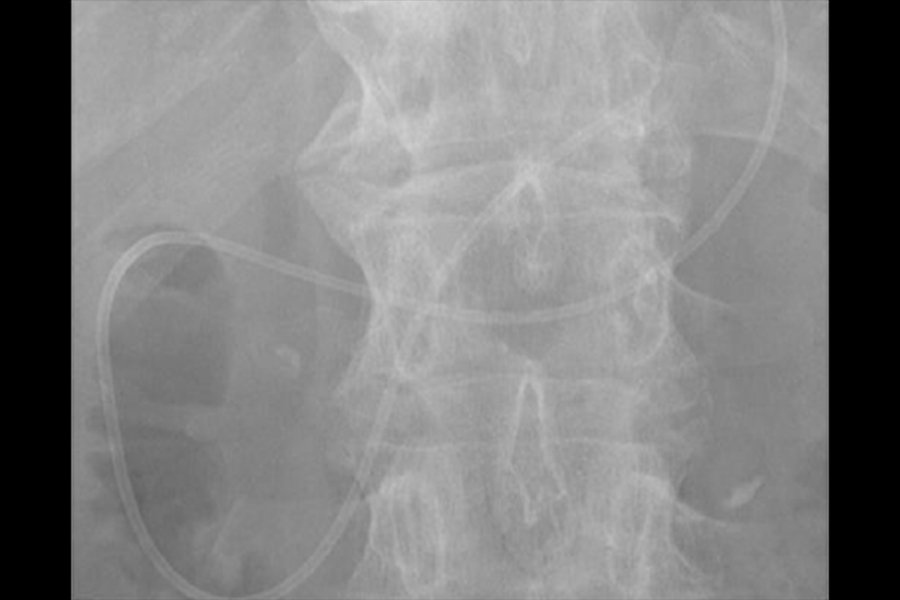
EUS で腫瘤として描出されなくても、膵癌が疑われる所見(主膵管狭窄や限局的な膵実質萎縮など)がある場合は、非常に小さな膵癌の可能性がありますので、ERP(内視鏡を用いた膵管造影検査)を行って膵管内の膵液を採取し、細胞診を行います。最近では、ERPに引き続いて膵管内に細いチューブを 1 日ほど留置し、チューブを介して経鼻的に体外に排出される膵液を繰り返し採取して細胞診に提出する“連続膵液吸引細胞診(SPACE)”という方法を積極的に行っており、早期診断を目指した取り組みを行っています。
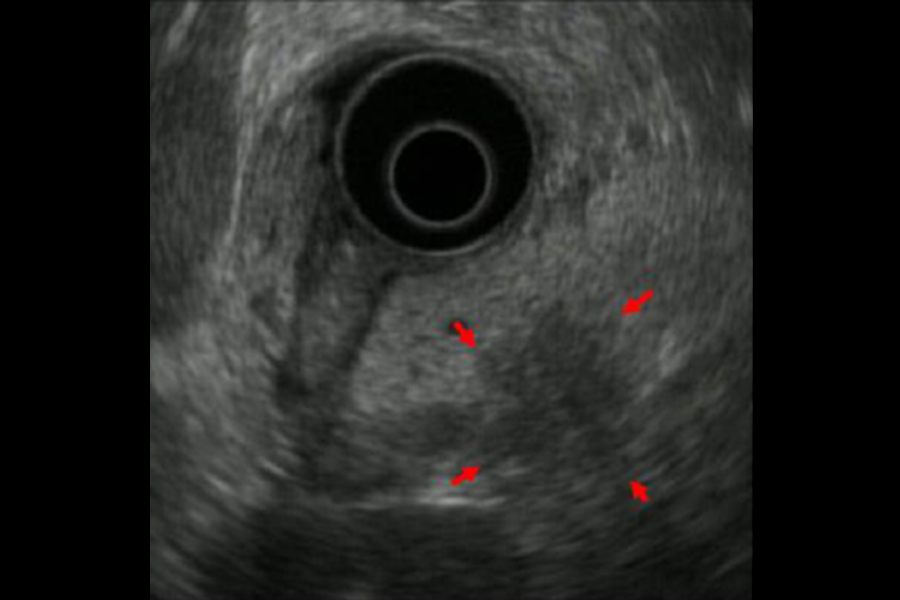
写真は、限局性の主膵管狭窄(赤矢印)に対してSPACEを行い、上皮内癌(ステージ0)を診断した症例です。
肝臓の検査
肝臓は沈黙の臓器と呼ばれることもあり、自覚症状に乏しいことがあります。 病気の早期発見や診断、経過観察のために行う負担の少ない超音波検査をご紹介します。
スタッフ紹介
消化器内視鏡
特に胆膵
日本消化器内視鏡学会 評議員・指導医・専門医
日本超音波医学会 指導医・専門医
日本膵臓学会 認定指導医
日本内科学会 指導医・総合内科専門医
京都府立医科大学 臨床教授
消化器内視鏡
特に大腸
日本消化器内視鏡学会 社団評議員・指導医・専門医・内視鏡スクリーニング認定医(上部消化管・大腸)
日本大腸肛門病学会 評議員・専門医・指導医
日本内科学会 認定内科医・指導医
日本がん治療認定医機構 がん治療認定医
京都府立医科大学 臨床教授
感染制御部長
肝臓病
感染制御
日本肝臓学会 肝臓指導医・専門医
日本内科学会 指導医・認定内科医
ICD制度協議会 インフェクションコントロールドクター
日本化学療法学会 抗菌化学療法指導医・認定医
日本医師会 認定産業医
日本結核・非結核性抗酸菌症学会 認定医
消化器内視鏡
特に胆膵
日本消化器内視鏡学会 近畿支部評議員・指導医・専門医
日本胆道学会 認定指導医
日本膵臓学会 認定指導医
日本内科学会 認定内科医・指導医
緩和ケア科 副部長
消化器内視鏡
緩和ケア
日本消化器内視鏡学会 専門医・近畿支部評議員
日本内科学会 認定内科医・指導医
日本がん治療認定医機構 がん治療認定医
日本消化器がん検診学会 総合認定医
日本臨床倫理学会 臨床倫理認定士
がん薬物療法
日本消化器病学会 専門医
日本消化器内視鏡学会 専門医
日本内科学会 認定内科医
消化器内視鏡
特に炎症性腸疾患
日本消化器病学会 専門医
日本消化器内視鏡学会 専門医
日本炎症性腸疾患学会 IBD専門医・指導医
消化器内視鏡
日本消化器内視鏡学会 消化器内視鏡専門医
日本内科学会 認定内科医・総合内科専門医
消化器内視鏡
日本消化器病学会 専門医
日本消化器内視鏡学会 専門医
消化器内視鏡
消化器内視鏡
消化器内視鏡
消化器内視鏡
特に胆膵
日本消化器内視鏡学会 指導医・専門医
日本内科学会 指導医・認定内科医
消化器内視鏡
特に胆膵
日本消化器内視鏡学会 評議員・指導医・専門医・理事
日本内科学会 指導医・認定内科医
京都府立医科大学 臨床教授
独立行政法人医薬品医療機器総合機構 専門委員
外来診療担当医表
| 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | ||
|---|---|---|---|---|---|---|
| 新患 | AM | 宇野 | 河村 | 宇野 | 萬代 | 堀田 |
| PM | 真田 | 吉本 | ||||
| 再来 | AM | 佐竹/金光/白井 | 吉本/井上 | 小田/真田 | 安田/河村/堀田 | 宇野/萬代/中村 |
| PM | 宇野 | 盛田 | 高山 | |||
| 専門 外来 | AM | 盛田 (肝臓新患・再来) | 白川 (化学療法) | |||
| PM | 盛田 (肝臓新患・再来) 堀田(IBD) | |||||
診療実績
2024年の検査・治療件数は以下のとおりです。
| 件数 | 備考 | |
|---|---|---|
| 上部消化管内視鏡検査 | 9,111 | ドック 4,672 |
| 上部ESD(内視鏡的粘膜下層剥離術) | 97 | |
| 下部消化管内視鏡検査 | 3,033 | |
| 下部CSP | 958 | |
| 下部EMR | 382 | |
| 下部ESD | 31 | |
| 胆膵検査・治療 | 553 | |
| EST(内視鏡的乳頭括約筋切開術) | 173 | |
| 胆膵・消化管EUS(超音波内視鏡) | 811 | |
| 小腸内視鏡 | 27 | |
| 肝臓検査・治療(ラジオ波・PEIT・肝生検) | 62 | |
| 経皮的胆道検査・治療(PTCD等) | 23 |
医療関係者の方へ
外科との協力によって消化器疾患すべてに対応できるように努めています。大腸ポリープに対する日帰り・短期滞在での内視鏡治療や、受診当日の上部内視鏡検査も実施しておりますので、上部内視鏡のご予約につきましては、地域医療連携係へお問い合わせください。救急の場合にはオンコール体制で緊急対応、緊急内視鏡処置が可能です。ご紹介いただいた患者さんは治療後すみやかに地域の先生方に診療していただくことを基本としています。
患者さんのご紹介について
患者さんをご紹介いただく際は、お手数ですが紹介状のご協力をお願いします。


