科の紹介
脳神経内科では、脳・脊髄・末梢神経・筋肉の疾患の診療を行います。代表的な疾患は、脳卒中(脳血管障害)、パーキンソン病、認知症、頭痛、てんかんですが、当院の救命救急センターには数多くの脳卒中患者さんが搬入されるため、脳卒中の診療実績が多いことが特長です(診療実績)。救命救急センター内の脳卒中センターには6床の脳卒中専用病床(脳卒中ケアユニット:SCU)を設置し、脳神経外科医または脳神経内科医が院内に常駐して脳卒中患者さんの救急搬入を24時間365日受け入れています。
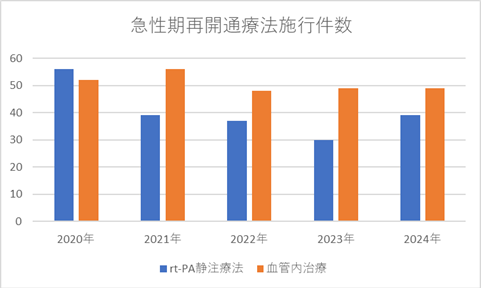
脳神経内科は、脳卒中のうち主に脳梗塞と一過性脳虚血発作の治療を担当し、発症4.5時間以内のrt-PA静注療法(詰まった血栓を溶かす治療)に代表される急性期治療と長期の脳卒中再発予防に積極的に取り組んでいます。カテーテルを用いた脳血栓回収療法が必要な場合は、脳神経血管内治療学会専門医(または同専門医に準じる経験を有する脳血栓回収療法実施医)により治療が行われます。rt-PA静注療法は、2005年秋の認可以来500例以上に施行し、患者さんの3人に1人は3か月後に障害のない状態に回復しました。また、入院治療後も数日に渡って手足の麻痺が進行する可能性の高い穿通枝梗塞(ラクナ梗塞やbranch atheromatous disease(BAD)型梗塞)に対しては、後遺症を最小限にとどめるように、数種類の抗血栓薬を組み合わせた積極的な急性期治療を行っています。
脳神経内科外来には、頭痛、もの忘れ、手足の脱力・しびれ・ふるえ、めまい・ふらつき、しゃべりにくい、飲み込みにくい、といった症状の患者さんが受診されます。診察所見とともに、血液・髄液検査、CT・MRI・脳血流シンチ・超音波検査などの画像検査や、脳波・神経伝導検査・筋電図などの神経生理学的検査を総合して診断・治療しますが、必要に応じて入院精査・治療を行います。
診療内容・特徴
脳卒中再発予防と慢性期診療体制の取り組み
脳卒中を一度発症した人は、脳卒中の経験がない人と比べて再発のリスクが高く、10人に1人が発症後1年以内に、4人に1人が5年以内に再発するとされています。特に虚血性脳卒中患者の再発率は高く、1年で8〜10%、5年で18〜34%との報告もあります。
このような背景から、再発を防ぐ治療法の開発・実践が進められており、患者ごとの病態に応じた複合的・長期的な治療により、脳卒中再発の減少が期待されています。頸動脈内膜剥離術や頸動脈ステント留置術などの外科的治療、危険因子の管理、抗血栓療法など内科的治療も、エビデンスに基づいて組み合わせることが重要です。
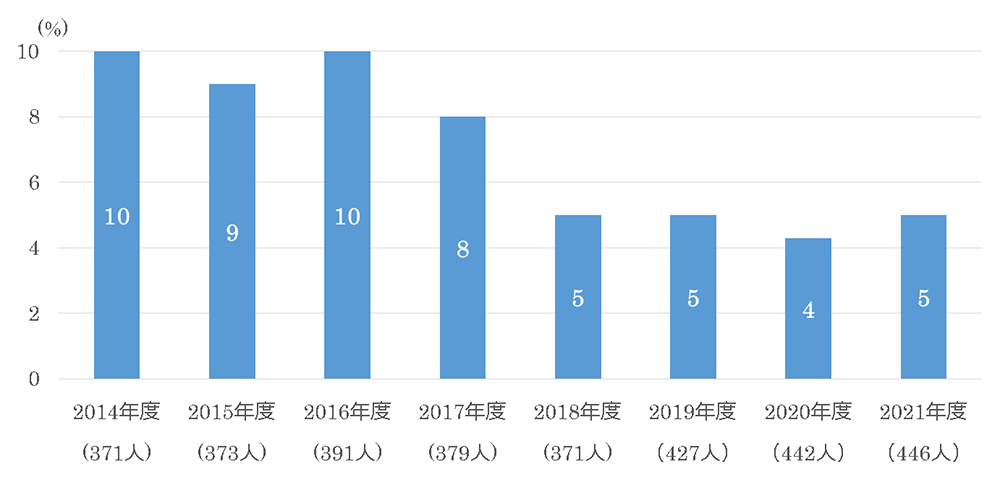
当科では、脳卒中で脳神経内科に入院した患者に対し、入院中にさまざまな検査と脳卒中再発リスク評価を徹底して行い、退院時には再発予防方針を決定しています。病状が安定した段階で、かかりつけ医への紹介または逆紹介を行い、情報共有を通じて長期的な再発予防を推進しています。さらに、脳梗塞または一過性脳虚血発作で入院した患者555人を対象とした追跡調査(2014年4月〜2015年9月)では、5年以内の脳卒中再発率が19%に低下したことが確認されました(永金義成 他、臨床神経、2024年掲載予定)。加えて、2018年2月より、すべての病棟において統一した生活指導を導入し、病棟看護師が脳卒中再発予防に特化した指導を行っています。この取り組みの結果、脳梗塞患者においては1年以内の再発率が大幅に低下することが示され、第48回日本脳卒中学会学術集会(2023年3月)で報告されました。
長期的な再発予防の一環として、発症後1年目に「脳卒中再発予防外来」でのフォローアップを実施し、無症候性脳梗塞や脳出血の有無、危険因子、頭頸部血管病変の再評価、退院時の治療方針の見直しなどを行っています。これにより、かかりつけ医と連携しながら再発防止に努めています。
急性期脳卒中診療体制
脳卒中センターでは、脳神経外科と協力して脳卒中診療を行っています。脳神経内科は、脳梗塞、一過性脳虚血発作、保存的治療が適応となる脳内出血を担当します(⇒症例数・治療実績)。超急性期脳梗塞に対するアルテプラーゼ(rt-PA)静注療法は、超急性期脳梗塞に対するアルテプラーゼ(rt-PA)静注療法は、2005年秋の認可以来500例以上に施行しました。また、近年治療成績が飛躍的に向上したカテーテルを用いた脳血栓回収療法は、脳神経血管内治療学会専門医(または同専門医に準じる経験を有する脳血栓回収療法実施医)である脳神経内科医と脳神経外科医が協同して行っています。
ラクナ梗塞やbranch atheromatous disease(BAD)型梗塞などの穿通枝梗塞は、急性期に症状が動揺・増悪して重度の運動麻痺が残存することが少なくありませんが、急性期からの抗血小板療法の組み合わせによる強化抗血小板療法が有用である可能性があり(Yamamoto Y, Nagakane Y, et al. Int J Stroke. 9: E8, 2014.)、最近ではアルガトロバン、抗血小板薬2剤、スタチンを併用するスタチン併用多剤抗血栓療法(MACS: Multiple Antithrombotic therapy Combined with Statin)を行っています(永金義成,他.BRAIN and NERVE. 70: 557-562, 2018.)。
主な対象疾患
脳卒中
高血圧症などの生活習慣病によって突然発症する「脳卒中」。
死亡や寝たきりになる原因としても上位の順位にあります。
当院では、脳卒中の早期治療や再発防止に関する体制を整えておりますのでご紹介いたします。
スタッフ紹介
部長
脳卒中
日本神経学会 神経内科専門医・指導医・代議員
日本脳卒中学会 脳卒中専門医・指導医・代議員
京都府立医科大学 臨床教授
脳卒中
脳血管内治療
日本神経学会 神経内科専門医・指導医
日本脳卒中学会 脳卒中専門医・指導医
日本脳神経血管内治療学会 脳神経血管内治療専門医
日本脳神経超音波学会 脳神経超音波検査士
脳卒中
脳血管内治療
日本神経学会 神経内科専門医・指導医
日本脳卒中学会 脳卒中専門医・指導医
日本脳神経血管内治療学会 脳神経血管内治療専門医
脳卒中
日本神経学会 神経内科専門医・指導医
日本脳卒中学会 脳卒中専門医・指導医
日本脳神経血管内治療学会 脳血栓回収療法実施医
てんかん
日本神経学会 神経内科専門医
日本臨床神経生理学会 日本臨床神経生理学会専門医(脳波分野)
日本てんかん学会 てんかん専門医
外来診療担当医表
| 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | ||
|---|---|---|---|---|---|---|
| 1診 | AM | 松浦 | 永金 | 徳田 | 小椋 | 前園 |
| PM | 山本 | 岸谷 (神経変性疾患) | 松岡 | |||
| 2診 | AM | 濱中 (脳卒中) | ||||
| PM | 松浦 (てんかん) (4週) | 脳卒中専門外来 (1・3週) 脳卒中再発予防 (2・4・5週) | 脳卒中再発予防 | 脳卒中再発予防 | ||
診療実績
| 2022年 | 2023年 | 2024年 | |
|---|---|---|---|
| 年間入院患者数(1-12月) | 713 | 683 | 715 |
| 脳血管障害 | 554 | 495 | 512 |
| 脳梗塞・一過性脳虚血発作 | 426 | 378 | 386 |
| 脳出血・その他の血管障害 | 128 | 117 | 126 |
| 発作性・機能性疾患(てんかんなど) | 76 | 95 | 92 |
| 感染性・炎症性疾患 | 12 | 12 | 16 |
| 末梢神経疾患 | 3 | 7 | 10 |
| 中枢性脱髄疾患(多発性硬化症など) | 7 | 3 | 3 |
| 変性疾患(パーキンソン病、脊髄小脳変性症など) | 16 | 24 | 31 |
| 筋疾患 | 4 | 4 | 6 |
| 脊椎・脊髄疾患 | 3 | 7 | 12 |
| 腫瘍性疾患 | 2 | 1 | 7 |
| その他(内科疾患に伴う神経疾患など) | 31 | 35 | 26 |
急性期再開通療法施行件数
急性期脳梗塞または一過性脳虚血発作入院患者の転帰(2019~2021年度)
| 2019年度 | 2020年度 | 2021年度 | |
|---|---|---|---|
| 発症7日以内の入院患者数 | 427例 | 442例 | 446例 |
| 平均年齢(歳) | 75.0 | 76.3 | 76.1 |
| 入院時重症度*,中央値 | 3 | 4 | 4 |
| 平均在院日数(日) | 21 | 19 | 20 |
| 日常生活自立**,退院時 | 61% | 57% | 52% |
| 日常生活自立**,3か月後 | 65% | 60% | 54% |
| 日常生活自立**,1年後 | 64% | 59% | 53% |
| 死亡率,入院中 | 3% | 2% | 3% |
| 死亡率,3か月後 | 6% | 6% | 7% |
| 死亡率,1年後 | 11% | 12% | 15% |
** 日常生活自立は,modified Rankin Scale 0,1,または2.
年度毎にみた急性期脳梗塞または一過性脳虚血発作入院患者の1年後脳卒中再発率
臨床研究
臨床現場で得られた知見は、国内外の学会で発表したり、学術誌に報告したりしています。特に、急性期に麻痺が進行するタイプの脳梗塞、いわゆるbranch atheromatous disease(BAD)型梗塞については、多数例を通して病態解明の研究、各種治療の試行を精力的に行ってきました。また、ここ数年は、脳卒中再発に関する研究に取り組んでいます。
さらに、国内の代表的脳卒中診療施設の一つとして、下記の通り先進医療を含む多くの多施設共同研究や治験に参加しています。
- THAWS2研究
睡眠中発症や発症時刻不明脳梗塞でFLAIR陰性患者に対するアルテプラーゼ静注療法の実臨床のおける安全性と有効性を評価する多施設共同観察研究. - BAT2研究
抗血栓療法新時代における脳・心血管疾患患者への経口抗血栓薬の使用実態と安全性を解明する多施設共同観察研究. - KOACSレジストリ
京都地域における経口抗凝固薬服用中の脳卒中患者の多施設共同登録研究. - ATIS-NVAF研究
非弁膜症性心房細動とアテローム血栓症を合併する脳梗塞患者の脳卒中再発予防における最適な抗血栓療法を検討する多施設共同研究. - FASTEST試験(先進医療)
発症早期の脳内出血患者に対する凝固第VII因子投与の有効性と安全性を検証する国際臨床試験 - SAFE-ICH研究
頭蓋内出血を発症した心房細動患者の早期抗凝固療法に関する安全性と有用性を検討する多施設共同観察研究 - ACUTE-PRAS研究
脳梗塞再発リスクの高い急性期アテローム血栓性脳梗塞およびTIA患者に対するプラスグレルとクロピドグレルの比較臨床研究 - T-FLAVOR研究(先進医療)
発症4.5時間以内の脳主幹動脈閉塞に伴う脳梗塞患者に対する新規抗血栓溶解薬テネクテプラーゼの臨床応用を目指した研究 - REVERXaL試験
第Xa因子阻害剤による治療下で大出血認めた患者に対する多国籍縦断的観察研究
医療関係者の方へ
外来では、かかりつけ医との連携を推進しており、紹介外来制を原則としています(2023年度地域医療支援病院紹介率58。8%)。紹介患者の診断結果は紹介医に報告するとともに、連携医の先生方と共有すべき神経疾患については、地区医師会との合同症例検討会で報告・ディスカッションしています。
患者さんのご紹介について
患者さんをご紹介いただく際は、お手数ですが紹介状のご協力をお願いします。


